近日,我院麻醉科首次成功实施“脊柱侧弯后路全椎弓根螺钉矫形手术”术中唤醒麻醉,填补了罗湖医院在该领域的空白。所谓“术中唤醒”,即是在全身麻醉手术过程中,遵循手术医师的需要,由麻醉医师让患者短暂的恢复意识,使其根据指令完成相应动作,而患者术后对术中唤醒过程并无记忆。为什么要在手术过程中唤醒患者呢?因为在进行脊柱手术的操作过程中,脊髓损伤是脊柱外科手术中最严重的并发症,迄今为止仍未能完全避免。如能早期发现手术过程中的脊髓牵拉或压迫,并给予逆转措施,对于避免脊髓永久性损伤非常关键。
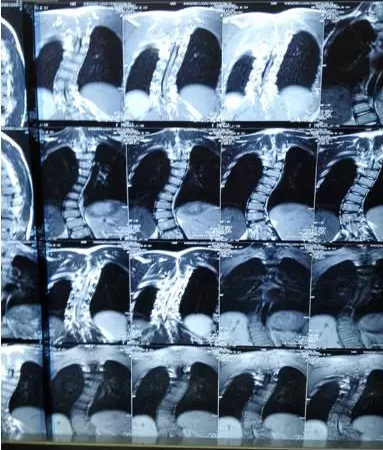
术中唤醒可早期发现脊髓损伤。但全身麻醉过程中使用“唤醒技术”对麻醉医师的技术水准和相应的仪器设备要求很高,这种麻醉方法既需要患者在手术过程中镇痛充分,能够耐受脊柱手术;必要时可以在意识消失与清醒的过程中平稳过渡;达到“唤醒标准”后需要患者能够配合医生的指令,完成相应的肢体活动动作;与此同时需要提供患者舒适性而没有误吸,无肢体乱动;最重要的是要保证患者在手术结束后对整个过程完全没有不良记忆。
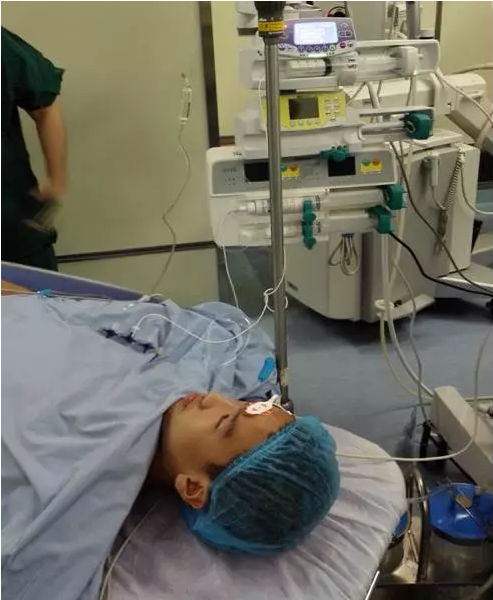
麻醉科为保证此项目顺利开展,认真进行了一系列准备:科室进行了术前专题讨论;胥亮主任强调了麻醉过程每个阶段的重点关注情况、可能出现的问题和相应的处置原则;主管麻醉医师则查阅了许多文献,为具体实施“术中唤醒”做足了思想准备和物质准备。本病例是一位14岁的小伙子,为了征得患者的理解和配合,在麻醉的前一天,麻醉医生王洁就与患者进行了交流和沟通,对患者详细讲解了手术和麻醉的全过程、术中可能出现的不适、采用唤醒技术的必要性等等,充分取得了患者的信任。进入手术室后,患者被全身麻醉,暂时丧失意识,采取俯卧位开始手术。
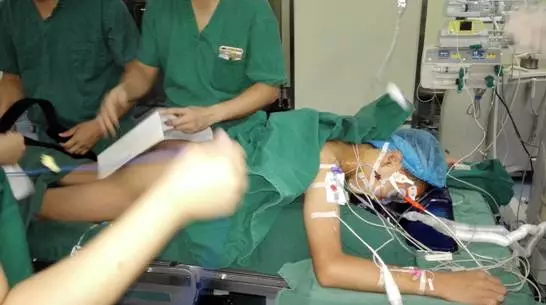
麻醉医师采用“TCI靶控输注技术”维持全凭静脉麻醉,通过“熵指数脑电监测技术”关注患者的意识深度,精确调整一系列麻醉水准和脑电活动的实际数据。
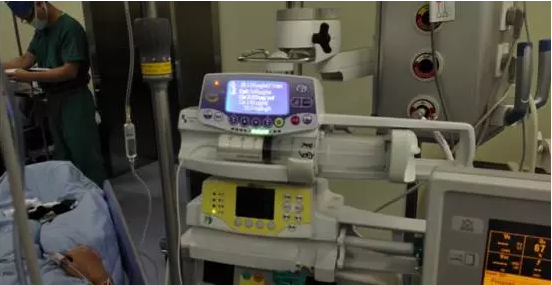

在手术顺利进行了3个半小时,准备唤醒患者的时候,麻醉医师则需要保证患者有足够的镇静,因为患者从意识消失一段时间后被唤醒,往往会觉得害怕、恐惧。麻醉医师根据监测的生命体征数据,通过精确调控各类麻醉药的剂量,维持麻醉医师所追求的“平衡点”,让患者被唤醒后既舒适而又足够清醒,听从手术医师的指令,完成了良好的配合,最终取得了手术的顺利成功。术后随访时,小伙子根本不记得他在手术中的良好表现,只记得他“睡了甜甜的一觉”。
麻醉医师王洁在总结此例患者的麻醉经验时,谈到了几点体会:
1、术前与患者的良好沟通是不可或缺的,只有取得患者的充分信任,才可能完成理想的术中唤醒。
2、麻醉医师的先进技术和专业监测仪器的完美结合,可以提高麻醉的精确度和高效率。
3、麻醉过程中的专注和精细必不可少,要关注手术医师的操作进程,要关注患者生命体征的时刻变化,精准施行麻醉,保证患者的安全。
(罗湖医院麻醉科供稿)
